La sonde nasogastrique, un mode d’alimentation pour lutter contre la dénutrition
La mise en place d’une alimentation entérale est indispensable quand il n’est pas possible de manger par la bouche ou face à un état de dénutrition sévère. Ces deux situations se rencontrent assez fréquemment en oncologie tête et cou. Comment se passe la pose d’une sonde nasogastrique ? Comment se déroule ensuite l’alimentation ? Quels sont les intérêts et les inconvénients de la sonde ? Toutes les réponses avec le Dr Marion Perréard, ORL au CHU de Caen.
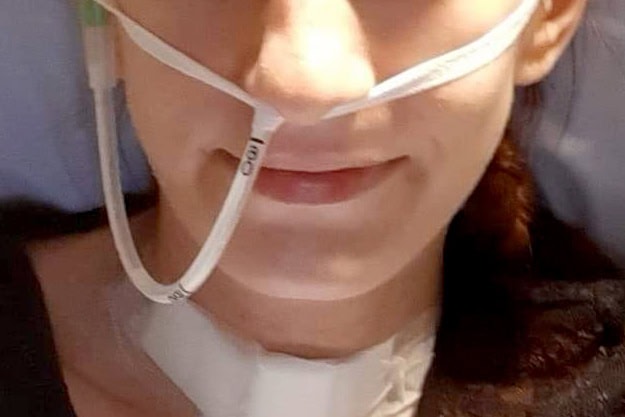
L’alimentation entérale consiste à apporter des préparations liquides, contenant tous les nutriments nécessaires au bon fonctionnement de l’organisme, directement dans l’estomac. Cet apport peut se faire :
- soit par une sonde placée directement dans l’estomac et qui ressort par le ventre. On parle de gastrostomie.
- soit par une sonde introduite par le nez, qui descend dans l’œsophage jusqu’à l’estomac. C’est la sonde nasogastrique.
Qu’est-ce que l’alimentation par sonde nasogastrique ?
Comme son nom l’indique, la sonde nasogastrique est constituée d’un tuyau souple, long et fin, inséré par le nez (« naso ») jusqu’à l’estomac (« gastrique »). Son utilité ? « Permettre d’administrer une alimentation, des médicaments, de l’eau, directement dans l’estomac sans passer par la bouche », explique le Dr Marion Perréard, ORL au CHU Caen Normandie. Ce mode de nutrition se nomme « entérale » car les aliments sont apportés dans le tube digestif, par opposition à la nutrition « parentérale », apportée par voie intraveineuse.
« La sonde nasogastrique est constituée d’un tuyau souple, long et fin, inséré par le nez jusqu’à l’estomac. Elle permet d’administrer une alimentation, des médicaments, de l’eau, directement dans l’estomac sans passer par la bouche. »
Comment se présentent les préparations nutritives qui passent par la sonde ? Le Dr Perréard illustre : « Il s’agit de poches contenant un liquide, dont la composition et la concentration varient selon les besoins. Elles contiennent plus ou moins de fibres, de protéines, de calories. » Le contenu des poches et leur quantité quotidienne sont déterminés par un médecin nutritionniste ou par un diététicien-nutritionniste, en fonction de nombreux paramètres : l’état de santé du patient, son poids, sa constitution corporelle, les objectifs caloriques, etc.
« Pour faire passer le contenu des poches à travers la sonde nasogastrique, il faut la brancher à une pompe, qui va progressivement pousser le liquide à travers le tuyau, vers l’estomac. La vitesse du passage des poches est réglable », poursuit la médecin ORL.
Pourquoi faut-il parfois poser une sonde nasogastrique dans le cas de cancers ORL ?
L’objectif est d’éviter ou pallier une dénutrition, quand l’organisme ne reçoit pas les nutriments dont il a besoin pour son bon fonctionnement. La dénutrition se traduit par un amaigrissement, une fonte musculaire, un état de santé générale altéré. Elle réduit la tolérance aux traitements, altère la qualité de vie et augmente le risque de complications post-chirurgicales (comme les infections ou la mauvaise cicatrisation). La sonde nasogastrique doit donc être vue comme une alliée pour mieux supporter les traitements, renforcer leur efficacité et les chances de guérison.
« Les patients souffrant d’un cancer, quel qu’il soit, présentent un risque élevé de dénutrition car les cellules cancéreuses consomment beaucoup de calories. En ORL, le risque est accru, parce que certaines tumeurs perturbent la déglutition et rendent l’alimentation par la bouche difficile. Les traitements, en eux-mêmes, engendrent des difficultés de déglutition et augmentent le risque de dénutrition.», informe le Dr Perréard.
» Consultez notre article sur les troubles de la déglutition et les moyens d’y remédier
Une alimentation entérale par sonde nasogastrique devient essentielle dans plusieurs situations :
- Si le patient arrive en service d’oncologie, dès le diagnostic de cancer posé, dans un état de dénutrition sévère. Dr Marion Perréard détaille : « Avant de pouvoir commencer les traitements, il faut qu’il récupère un peu. »
- Au moment d’une chirurgie destinée à réséquer une tumeur cancéreuse ORL, couplée ou non à une reconstruction. Durant le temps de cicatrisation, l’alimentation par la bouche est impossible.
- En amont d’une radiothérapie, quand l’irradiation affecte la cavité buccale.
« L’objectif est clair : éviter ou pallier une dénutrition, c’est-à-dire un état corporel résultant d’un déficit et/ou d’un déséquilibre calorique. »
Comment se déroule la pose ?
Elle ne nécessite pas d’anesthésie et s’effectue à l’hôpital, au lit du patient ou bien au cours d’une chirurgie. La pose est généralement réalisée par un infirmier, dans certains cas accompagné par un médecin ORL (par exemple en présence d’une tumeur qui peut perturber le passage du tuyau et/ou impose une assistance visuelle avec un fibroscope).
« Le geste est très rapide. Il n’est pas agréable, mais n’est pas douloureux pour autant », rassure l’ORL Marion Perréard. « La sonde est introduite par le nez, puis il est demandé au patient de déglutir pour la faire passer dans le fond de la gorge, vers le pharynx. Elle est ensuite poussée progressivement vers le bas, jusqu’à l’estomac. »
Parfois, une anesthésie locale par spray peut être proposée au moment de la pose. Elle n’est pas systématique, pour deux raisons : elle n’est pas toujours possible et peut, dans certains cas, perturber la pose.
Une fois la sonde en place, un contrôle radiographique est pratiqué de manière systématique, afin de vérifier que la sonde se situe bien dans l’estomac (et non dans la trachée vers les poumons), et au bon niveau (ni trop haut, ni trop bas).
« La pose de la sonde est très rapide. Elle n’est pas agréable, mais n’est pas douloureuse pour autant. »
Comment se passent le suivi et le retrait ?
La sonde reste en place le temps que l’alimentation entérale est indispensable, ce qui signifie que les patients rentrent parfois chez eux avec. Une éducation thérapeutique débute durant l’hospitalisation, afin d’apprendre comment brancher et débrancher les poches, les faire passer via la pompe, etc.
Si la sonde reste en place lors du retour à domicile, un suivi infirmier est assuré à un rythme variable selon les besoins, comme l’énonce le Dr Perréard : « Un infirmier passe, a minima, une fois par jour pour vérifier la sonde, si elle n’a pas bougé, si elle ne crée pas de gêne, si elle permet bien le passage des poches, si elle n’est pas bouchée. Les patients qui ne souhaitent ou ne peuvent pas être autonomes avec la gestion des poches bénéficient de passages infirmiers plus fréquents dans la journée. »
Une surveillance diététique complète ce suivi, afin de vérifier si les objectifs déterminés sont atteints (nombre de calories quotidiennes, prise de poids, etc.) et pour les ajuster au besoin. Cette surveillance s’accompagne de bilans sanguins réguliers.
« La sonde nasogastrique reste en place également lors du retour à domicile. Un suivi infirmier est assuré, à un rythme variable selon les besoins. »
La sonde reste en place durant un temps très variable. Pour que son retrait soit possible, il faut que l’alimentation puisse être reprise par la bouche et que l’état du patient le permette. « La réalimentation est progressive et mixte au départ, c’est-à-dire que des aliments sont consommés par la bouche, tout en conservant la sonde nasogastrique. Nous devons vérifier que la reprise de l’alimentation par la bouche se passe bien, accompagnée par une rééducation avec un orthophoniste pour remédier aux problèmes de déglutition. Il est aussi impératif que les apports par la bouche soient suffisants », conclut le Dr Marion Perréard.
Le retrait d’une sonde nasogastrique est très rapide, bien moins désagréable que la pose.
Si je ressens une gêne avec la sonde, quelles sont les solutions ?
N’hésitez pas à prévenir immédiatement l’équipe médicale de l’hôpital ou l’infirmier à domicile si la sonde ou le passage des poches vous incommode.
Plusieurs solutions peuvent être proposées. Dr Marion Perréard énumère : « Une douleur ou une gêne engendrée par la sonde signifie qu’il y a un problème. La solution peut être de la mobiliser pour ajuster sa position. Il existe aussi des sondes de diamètres différents. Les diamètres plus petits sont mieux supportés. Cependant, ce n’est pas toujours la meilleure option. »
En effet, qui dit diamètre plus petit, dit passage plus difficile des poches d’alimentation, donc temps branché à la pompe plus long. Les sondes de petit diamètre ont tendance à se boucher plus facilement, notamment lors de l’injection de médicaments écrasés. Un risque qui doit à tout prix être évité en post-opératoire, où la pose d’une nouvelle sonde est plus difficile et peut engendrer des complications.
Le passage des poches alimentaires dans l’estomac peut également être source de gêne, avec des sensations de lourdeur, de trop plein, des troubles digestifs à type de diarrhées, constipations ou douleurs. Quelles solutions pour cela ? « Adapter le contenu des poches et la vitesse de la pompe », reprend la spécialiste ORL. « Si de gros volumes sont mal supportés, des poches plus concentrées sont proposées. Si, au contraire, les poches concentrées sont mal tolérées, il est préférable de passer à des poches avec un volume plus important et un contenu plus dilué. »
« Si la sonde provoque une gêne, la solution peut être de la mobiliser pour ajuster sa position. Il existe aussi des sondes de diamètres différents. Le contenu des poches et la vitesse de la pompe peuvent aussi être adaptés. »
La pose d’une sonde nasogastrique peut-elle entraîner des complications ?
Les complications possibles sont principalement des irritations locales au niveau du nez, où le tuyaux frotte contre la peau, ou dans la gorge. Afin de réduire ce risque, il est recommandé de ne pas tirer dessus et de ne pas manipuler le tuyau soi-même.
Il est également possible que la sonde bouge en cas de vomissements, de toux forte, d’un accro accidentel. C’est l’une des raisons pour laquelle un contrôle quotidien est opéré. Soit la sonde peut être replacée en la poussant légèrement, soit il faudra la retirer et la reposer.
Bien que très rares, des complications plus graves peuvent survenir : le passage à travers une suture récente en cas de pose post-chirurgicale (c’est pourquoi tout est fait pour ne pas avoir à reposer une sonde après une chirurgie), ou encore une pose au mauvais endroit, vers la trachée, avec introduction d’une alimentation qui s’écoulerait vers les poumons. Ce risque est évité par le contrôle radiographique systématique réalisé après la pose d’une sonde radiographique.
« Les complications possibles sont principalement des irritations locales au niveau du nez ou dans la gorge. »
Existe-t-il des alternatives à la sonde nasogastrique ?
Face à un état de dénutrition modéré, et dans l’éventualité où l’alimentation et la prise de médicaments par la bouche restent possibles, la pose d’une sonde nasogastrique ne sera pas considérée dans un premier temps. Des compléments nutritionnels oraux sont prescrits. Si la situation évolue bien, il n’y aura pas besoin de poser de sonde.
» Découvrir toutes nos recettes adaptées avec des compléments nutritionnels dans cette page du site
Il peut arriver que l’alimentation entérale soit nécessaire sur une durée prolongée. Au-delà de 12 semaines, l’équipe médicale proposera plutôt la pose d’une gastrostomie, plus confortable sur le long terme.
Propos recueillis par Violaine Badie
POUR ALLER PLUS LOIN :
- Tout savoir sur la trachéotomie.
- Découvrir toutes les recettes adaptées des bénévoles de Corasso.
- Quels soins de support pour soulager son quotidien ?





