Cancer du massif facial : un cancer ORL rare
La rareté des cancers du massif facial (3 % des cancers ORL) impose une prise en soin spécialisée afin de disposer des meilleures options thérapeutiques. Des symptômes aux traitements, en passant par les possibles séquelles et les différents suivis nécessaires, le point avec le Pr Antoine Moya-Plana chirurgien ORL à Gustave Roussy et responsable de la réunion de concertation pluridisciplinaire nationale du REFCOR (Réseau d’Expertise Français sur les Cancers ORL Rares).
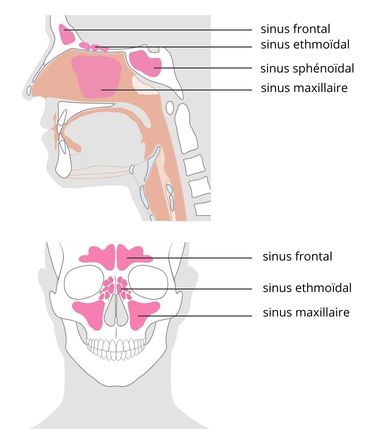
Que comprend le massif facial ?
Ce terme englobe la cavité nasale ainsi que les différents sinus :
- le sinus maxillaire ;
- le sinus frontal ;
- l’ethmoïde ou sinus ethmoïdal ;
- le sphénoïde ou sinus sphénoïdal.
Schéma du massif facial
« La principale complexité des cancers du massif facial est qu’ils touchent le visage. Ils se trouvent ainsi à proximité de structures anatomiques que l’on pourrait qualifier de nobles, comme l’orbite, la base du crâne, le cerveau, les méninges… Ces critères en font un cancer difficile à opérer et à irradier », explique le Pr Moya-Plana.
Parmi les types de cancers pouvant affecter cette zone anatomique, on y retrouve « plus d’une trentaine d’histologies différentes ». En d’autres termes, une tumeur prenant naissance dans le massif facial peut se différencier en un très grand nombre de sous-types, comprenant des tissus différents aux caractéristiques très variables.
Il s’agit principalement de cancers de l’épithélium, le tissu de revêtement des cavités nasales et sinusiennes. On parle alors de carcinome épidermoïde, identique à celui qui touche majoritairement le reste des voies aérodigestives supérieures. Il est plus fréquent au niveau du sinus maxillaire. « D’autres types de cancers peuvent toucher des glandes salivaires accessoires, l’os, le cartilage… », complète le chirurgien cervico-facial.
Existe-t-il des facteurs de risque avérés ?
« Identifier des facteurs de risque est déjà difficile pour les cancers rares des voies aérodigestives supérieures. Ça l’est encore plus pour des cancers très rares », reconnaît le spécialiste en oncologie ORL. Certaines expositions professionnelles sont tout de même reconnues comme augmentant le risque de développer un cancer au niveau du massif facial. C’est le cas :
- de l’exposition chronique à la poussière de bois, responsable d’un cancer retrouvé principalement dans le sinus ethmoïde et surnommé « adénocarcinome du menuisier » ;
- d’exposition à l’inhalation de produits toxiques dans le secteur industriel (chaudronnerie, etc.), qui peuvent aussi conduire à des cancers des sinus.
Le port d’un masque de protection individuelle, l’installation d’une soufflerie, l’aération… sont autant de moyens de prévention efficaces pour protéger les travailleurs exposés. Des dépistages sont généralement organisés pour toucher ces populations particulièrement à risque.
« Une partie des cancers du nez sont aussi favorisés par le tabac, plutôt au niveau de la pointe », complète Antoine Moya-Plana. Enfin, certains cancers des fosses nasales, plutôt des carcinomes épidermoïdes, peuvent être liés à un virus HPV (pour papillomavirus humain).
Quels peuvent être les symptômes d’un cancer des sinus ou des fosses nasales ?
Ils ne sont pas spécifiques aux cancers du massif facial et se retrouvent globalement dans nombre de cancers ORL : une narine bouchée, un nez qui coule ou des saignements, toujours du même côté, qui persistent au-delà de 3 semaines, sont des signes d’alerte qui doivent amener à consulter rapidement.
Une tumeur au niveau d’un sinus ou des fosses nasales peut aussi se manifester par une perte d’odorat, une douleur au niveau de la joue, éventuellement un œdème voire une invasion de la peau (altération visible type nodule, ulcération, etc.).
« Quand la tumeur évolue et touche une orbite, elle peut engendrer des problèmes au niveau de l’œil, avec par exemple un œdème de la paupière, des problèmes de vision avec une vision double voire une perte d’acuité visuelle pouvant aller jusqu’à la cécité », développe le Pr Moya-Plana. Malheureusement, ces tumeurs sont diagnostiquées à un stade localement avancé dans environ trois quarts des cas, d’où la nécessité de connaître les signes les plus précoces (obstruction, écoulements ou saignements unilatéraux).
« Une narine bouchée, un nez qui coule ou des saignements, toujours du même côté, qui persistent au-delà de 3 semaines,
sont des signes d’alerte »
Ratio homme/femme, pronostic vital…
Du fait de leur très grande variabilité histologique, il est impossible de lister des généralités statistiques sur les cancers du massif facial. Touchent-ils plus les hommes que les femmes ? La réponse peut être apportée pour certains sous-types de cancers seulement : « L’adénocarcinome du menuisier touche très clairement plus les hommes, largement plus représentés dans les professions à risque. Pour les carcinomes adénoïdes kystiques des glandes salivaires accessoires, ce sont davantage les femmes qui en sont atteintes, sans que l’on puisse toutefois l’expliquer », cite le chirurgien ORL.
Il en va de même pour les taux de survie, très variables d’un sous-type histologique à l’autre : « L’adénocarcinome du menuisier se soigne généralement très bien par exemple. À l’inverse, des tumeurs indifférenciées de haut grade sont beaucoup plus agressives, avec un pronostic plus réservé. »
Comment est posé le diagnostic ?
Suite à l’observation de symptômes listés ci-dessus, le patient est adressé vers une consultation ORL. Le médecin spécialisé met en évidence une masse dans le nez, par observation directe ou à l’aide d’un fibroscope, selon la localisation de la lésion tumorale. Une biopsie est alors pratiquée, soit sous anesthésie locale si la tumeur est facile d’accès, soit au bloc opératoire sous anesthésie générale (pour des tumeurs proches de la base du crâne, les patients sous anti-coagulants, etc.).
L’analyse anatomopathologique de la tumeur permet de déterminer précisément son sous-type histologique. Le protocole de traitement dépend de cette caractérisation, qui se doit d’être la plus précise possible. « Pour cela, il faut que la biopsie soit réalisée dans les meilleures conditions : bien au cœur de la tumeur, à distance d’éventuels tissus nécrotiques… », complète le Pr Moya-Plana. Comme ce diagnostic peut s’avérer compliqué, le REFCOR (Réseau d’Expertise Français sur les Cancers ORL Rares) dispose d’une branche spécifique à laquelle il est possible de faire appel : le REFCORpath. Constitué de spécialistes anatomopathologistes de ces cancers très rares, il propose une « seconde lecture » destinée à confirmer le diagnostic.
Un bilan d’extension est ensuite prescrit, destiné à déterminer l’étendue de la tumeur. « Un scanner cervico-facial injecté permet de visualiser notamment les atteintes des ganglions du cou et les atteintes osseuses. Puis une IRM cervico-faciale injectée aide à visualiser les tissus mous, comme les extensions à l’orbite, au cerveau, aux nerfs… » Des examens d’imagerie à distance complètent ce bilan d’extension. Le choix dépend du type de cancer et de ses risques de dissémination.
Quels traitements face à un cancer du massif facial ?
« Dans la majorité des cas, le traitement standard consiste en une chirurgie pour retirer la tumeur, généralement complétée par une radiothérapie post-opératoire », répond Antoine Moya-Plana. Pourquoi cette association fréquente de chirurgie et radiothérapie, alors qu’elle n’est pas aussi systématique pour d’autres cancers des voies aéro-digestives supérieures ? En raison des marges d’exérèse souvent plus petites au niveau des sinus et des fosses nasales.
« Quand on opère, il nous faut retirer des marges de tissus sains autour de la tumeur. Nous ne pouvons pas nous le permettre autant quand la tumeur est proche des méninges, du cerveau… » Chaque intervention chirurgicale destinée à retirer une tumeur cancéreuse tente de préserver au mieux les organes adjacents. « Ce n’est malheureusement pas toujours possible et nous sommes alors contraints de retirer des structures anatomiques importantes comme l’œil, un bout de parenchyme cérébral ou de dure-mère (partie superficielle des méninges, NLDR). »
« Les marges d’exérèse sont souvent plus petites au niveau des sinus et des fosses nasales »
Des traitements par chimiothérapie ou par immunothérapie peuvent aussi être proposés, en fonction du type histologique de la tumeur ou de son extension.
« Nous savons que certaines tumeurs ne répondent pas du tout à la chimiothérapie et mieux à de l’immunothérapie. Que d’autres ne doivent pas être opérées et doivent au contraire soignées par radio-chimiothérapie… », analyse le Pr Moya-Plana. « D’où la nécessité de poser un diagnostic très précis afin de donner dès le départ les meilleures chances au patient, en lui proposant le traitement le plus adapté à son cas. »
» Découvrez l’ensemble des traitements de la tête et du cou
Si cette remarque s’applique bien évidemment à tous les cancers, elle revêt une importance cruciale pour des tumeurs très rares comme celles du massif facial. Des réunions de concertation pluridisciplinaires spécialisées sont proposées au niveau régional, au sein des centres experts de lutte contre le cancer. Elles sont complétées par des réunions nationales, organisées deux fois par mois. Ces dernières, que coordonne le Pr Antoine Moya-Plana, permettent de solliciter un second avis collégial sur ces cas complexes de tumeurs rares.
L’expert recommande d’ailleurs fortement « de s’adresser aux centres experts afin d’améliorer la prise en soin initiale de ces cancers et les chances de survie ». « Des aides existent pour favoriser les déplacements, pour proposer un hébergement aux patients et aux familles… Tous les renseignements sont dispensés sur le site du REFCOR. »
« S’adresser aux centres experts afin d’améliorer la prise en charge initiale de ces cancers et les chances de survie »
Effets secondaires, séquelles et qualité de vie
Les conséquences esthétiques comme fonctionnelles d’un cancer du massif facial dépendent de sa localisation, du type de tumeur et de son extension.
Au maximum, les chirurgiens tentent de réséquer la tumeur par voie endoscopique, c’est-à-dire en passant par les voies naturelles comme les narines. Les cicatrices externes sont ainsi évitées et la chirurgie ne déstabilise pas le visage (tant qu’il n’y a pas d’autres tissus à retirer). Toutefois : « Cet abord n’est pas toujours adapté à la tumeur et nous devons parfois pratiquer une chirurgie ouverte ou transfaciale. Cela signifie casser l’os pour accéder à la tumeur, parfois retirer une partie du squelette du visage, un morceau du palais, le plancher de l’orbite… » Les conséquences deviennent alors bien plus lourdes et nécessitent une longue série d’interventions chirurgicales de reconstruction.
Au-delà des séquelles esthétiques évidentes, des altérations fonctionnelles sont aussi fréquemment observées, comme des difficultés à parler, à s’alimenter ou à déglutir, si le voile du palais est touché notamment.
La radiothérapie pratiquée dans cette partie du crâne entraîne elle aussi son lot d’effets secondaires. Avec des perturbations éventuelles :
- au niveau du visage, avec des brûlures types coups de soleil ;
- au niveau des glandes lacrymales avec des yeux qui ont tendance à pleurer
- au niveau de l’odorat ;
- au niveau de la vision : les rayons ionisants augmentent le risque de cataracte (qui peut s’opérer) et de lésion des nerfs optiques, avec baisse voire perte de l’acuité visuelle.
Parmi ces effets secondaires, certains finissent par s’atténuer et même par disparaître au bout que quelques mois. D’autres vont persister à vie.
Quel suivi post-cancer ?
Il est double : à la fois pour surveiller la maladie et pour améliorer autant que possible les séquelles.
« Le suivi de la tumeur consiste en un examen clinique et un examen radiologique — IRM locale le plus souvent -, tous les 4 mois pendant 2 ans, puis tous les 6 mois pendant 3 ans, puis 1 fois par an pendant au moins 5 ans. Ces rendez-vous sont complétés par un scanner à distance, notamment des poumons, tous les ans », détaille le Pr Antoine Moya-Plana.
Un accompagnement pluridisciplinaire est également organisé, avec des chirurgiens-plasticiens pour les reconstructions, avec des dentistes si une réhabilitation des dents est nécessaire, avec des kinésithérapeutes, des ophtalmologistes… La fréquence de ces suivis est déterminée au cas par cas et la surveillance peut se prolonger pendant de longues années après les derniers traitements curatifs.
Propos recueillis par Violaine Badie
POUR ALLER PLUS LOIN :
- Écouter le témoignage Cou de Tête d’Antoine, touché par un cancer des sinus
- Découvrir les épithèses, ces prothèses de silicone pour remplacer une partie de visage manquante.
- Tout savoir sur la rhinopoïèse, opération de reconstruction du massif facial.





