Un nez en 3D ? C’est désormais possible
Les équipes de chirurgie ORL et Cervico-Faciale de l’Institut Universitaire du Cancer de Toulouse (CHU et Institut Claudius Regaud) ont réalisé un exploit : la greffe du nez de Carine, après l’avoir reconstruit à l’aide d’une imprimante en 3D et implanté sur son bras. Retour sur cette première mondiale, avec le Pr Agnès Dupret-Bories, chirurgienne et chercheuse au laboratoire CIRIMAT, qui a réalisé cette intervention conjointement avec le Dr Benjamin Vairel, chirurgien.

Racontez-nous comment a « germé » l’idée de cette reconstruction d’un nez en 3D ?
C’est l’aboutissement de plusieurs années de recherche et d’échanges. Depuis quelques années, je travaille avec le CIRIMAT1 sur le développement de biomatériaux pour améliorer la qualité de vie des patients ayant un cancer tête et cou. J’étais en contact avec un étudiant en thèse de science, thèse partagée entre le CIRIMAT (direction David Grossin, chercheur) et la société Cerhum, basée en Belgique. Cette société avait déjà testé avec succès des implants synthétiques de petite taille notamment sur les pommettes d’un patient. Jusqu’à présent, cela n’avait jamais été pratiqué sur une zone aussi fragile et peu vascularisée que le nez. Mais j’ai pensé à notre patiente, dont j’avais reconstruit le palais, qui vivait sans nez depuis presque dix ans. Nous lui avons proposé́ une reconstruction nasale avec un greffon fabriqué en biomatériau synthétique sur mesure, et réalisé sur une imprimante 3D. Transplantation que nous avons réalisée en deux temps avec le Dr Benjamin Vairel.
Aviez-vous préalablement testé ce type de greffon sur un modèle animal ?
Oui mais pas avec un modèle ayant eu de la radiothérapie.
Pourquoi avez-vous proposé cette nouvelle technique à votre patiente ?
Les techniques de reconstruction « classiques » n’avaient pas fonctionné et elle ne supportait pas son épithèse, qu’elle devait enlever tous les soirs.
» Lire le témoignage de Carine, ayant reçu cette greffe du nez
Quelles ont été les principales étapes de cette reconstruction ?
Il a d’abord fallu modéliser le nouveau nez, en fabriquant un greffon d’un nouveau type, en étroite collaboration avec la société Cerhum, spécialisée dans la reconstruction osseuse. Pour cela, nous avons utilisé les images du scanner de la patiente, réalisés avant le début de son traitement anti-cancéreux, ainsi que celui de l’épithèse. Après plusieurs allers/retours avec les ingénieurs de la société liégoise, nous avons obtenu un implant qui répondait à nos attentes. Sa composition, en hydroxyapatite2, se rapproche de l’os naturel. Il s’agit d’une espèce minérale composante de l’émail dentaire et des os.
La deuxième étape était de donner vie à ce greffon en le mettant “en nourrice” au niveau de l’avant-bras de la patiente, là où la peau est très fine, pendant deux mois. Cette mise en nourrice sous la peau de l’avant-bras a permis aux cellules de la patiente de rentrer dans les pores de l’implant afin de le « coloniser » peu à peu. En moins de deux mois, la colonisation était complète. La prothèse était totalement recouverte et remplie par les tissus.
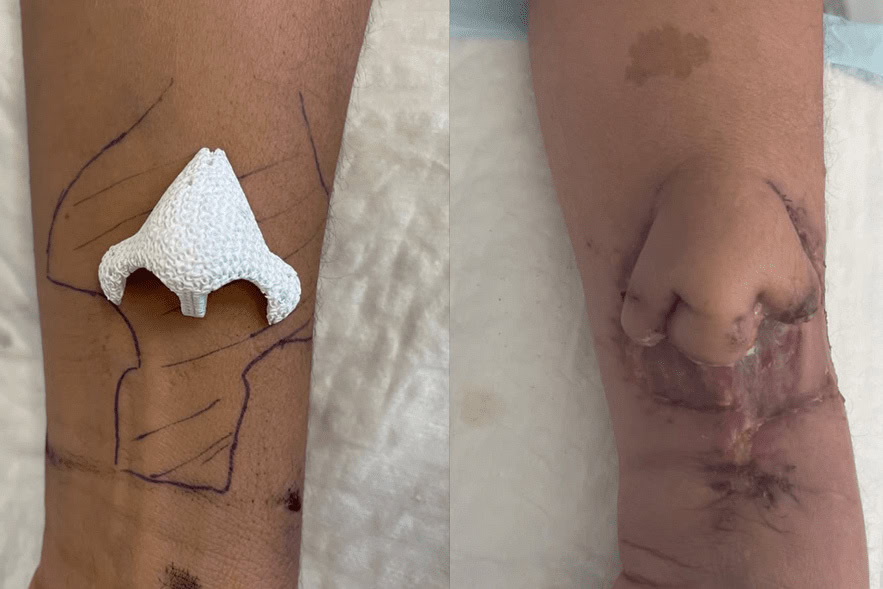
Dans un deuxième temps, nous avons réalisé la transplantation au mois de septembre. On a prélevé la prothèse colonisée pour l’implanter au niveau de la région nasale. Puis, grâce à des techniques de microchirurgie, nous avons pu revasculariser ce nez en connectant des vaisseaux de la peau du bras sur des vaisseaux de la tempe de la patiente.
La greffe est-elle réussie ?
Tout à fait ! Après dix jours d’hospitalisation, la patiente a pu rentrer chez elle. Il n’y a pas eu de rejet, juste quelques œdèmes au niveau des points de suture. Nous avons maintenu une antibiothérapie. Je l’ai revue début décembre. La prothèse est bien intégrée et elle va très bien.
Comment peut-on envisager l’évolution dans le temps de la greffe ?
Nous n’avons pas encore le recul nécessaire pour le savoir mais la patiente sera régulièrement surveillée. Il n’y a pas plus de risque de récidive du cancer avec cette technique qu’avec une autre.
D’autres zones du visage ou du corps pourraient-elles être greffées en employant la même technique ?
Oui. Cet implant sur mesure pourrait être utilisé pour reconstruire d’autres zones du visage. Pour les reconstructions de segments de mâchoire, il doit cependant encore être modifié.
Quelles sont les limites avec la radiothérapie ?
En cas de radiothérapie, il est pour l’instant nécessaire de passer par une étape de mise en nourrice pour vasculariser le greffon avant implantation.
Peut-on l’envisager sur d’autres patients ?
Oui, dans la mesure où ils répondent aux critères déjà cités : avoir subi plusieurs échecs de reconstruction et ne pas supporter l’épithèse. Avec du recul, cette reconstruction pourra certainement être proposée d’emblée.
Ce type d’intervention représente-t-il un coût financier plus important ou au contraire, est-ce plus économique ?
C’est plus économique car il s’agit d’une reconstruction en deux temps, alors qu’une reconstruction par lambeaux nécessite souvent cinq étapes.
Y‑a-t-il des précautions à prendre au quotidien une fois que l’on est greffé : peut-on se doucher, retourner à la piscine, prendre l’avion, passer une IRM… ?
Comme pour une reconstruction par lambeaux, on ne retrouvera pas de sensibilité au niveau de la peau du nez mais la patiente pourra se moucher, se doucher, se baigner, prendre l’avion.… En revanche, elle ne pourra pas porter de pince-nez.
Cette chirurgie pourrait-elle être mise en place ailleurs ?
Nous souhaitons bien-sûr que cette technique soit utilisable dans d’autres centres qui le souhaitent rapidement. Avant cela, il faut juste que nous réalisions encore quelques ajustements techniques en collaboration notamment avec la société Cerhum.
Propos recueillis par Céline Dufranc
1 Chercheuse CNRS au Centre interuniversitaire de recherche et d’ingénierie des matériaux (CIRIMAT)
2 Ce matériau a l’avantage d’être à la fois biocompatible et durable, ce qui n’est pas le cas des autres implants (métal, plastique,… ). Il réduit aussi fortement les probabilités d’infection ou de rejet.





