Cancers de l’hypopharynx : du diagnostic à la surveillance
Atteignant parfois aussi le larynx en raison de leur proximité anatomique, le cancer de l’hypopharynx est souvent de diagnostic tardif. D’où l’importance de prêter attention aux premiers signes annonciateurs d’une tumeur, comme des difficultés lors de la déglutition. Tout ce qu’il faut savoir sur ce cancer, avec l’expertise du Pr Philippe Céruse chef du service ORL et chirurgie cervico-faciale à l’hôpital de la Croix-Rousse à Lyon.
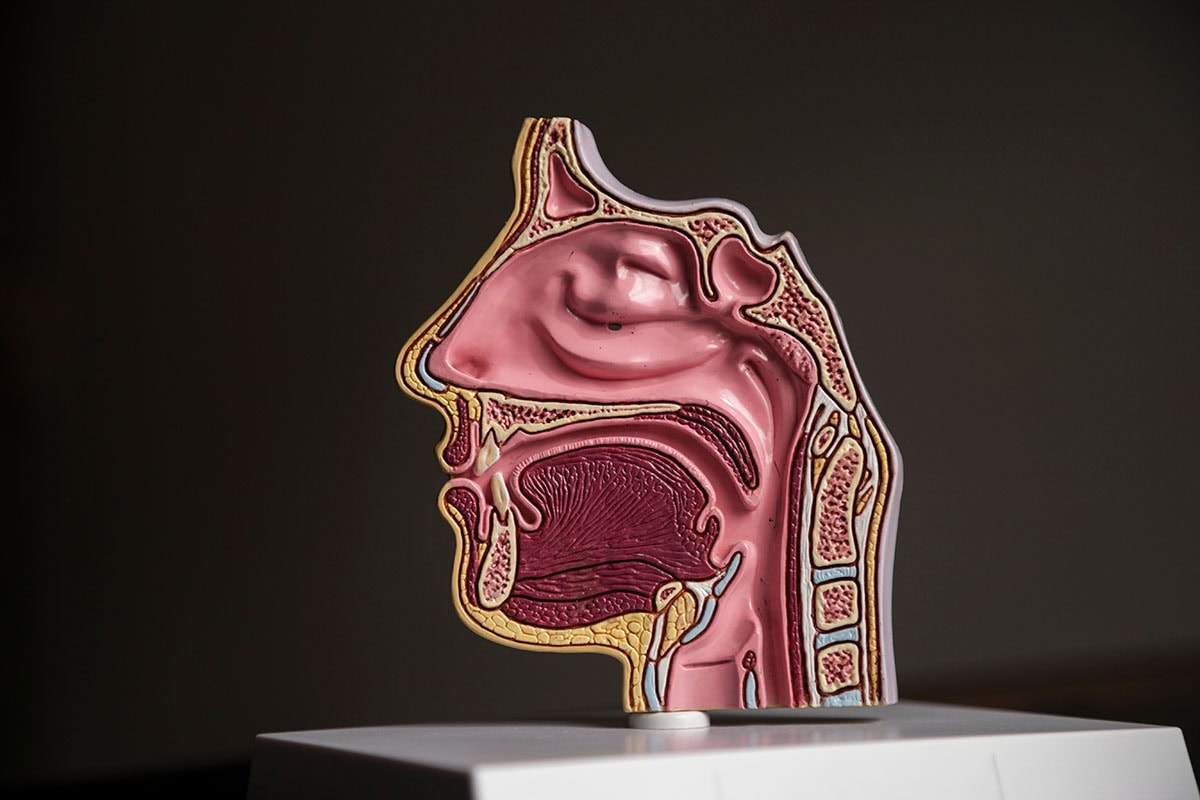
Qu’est-ce que l’hypopharynx ?
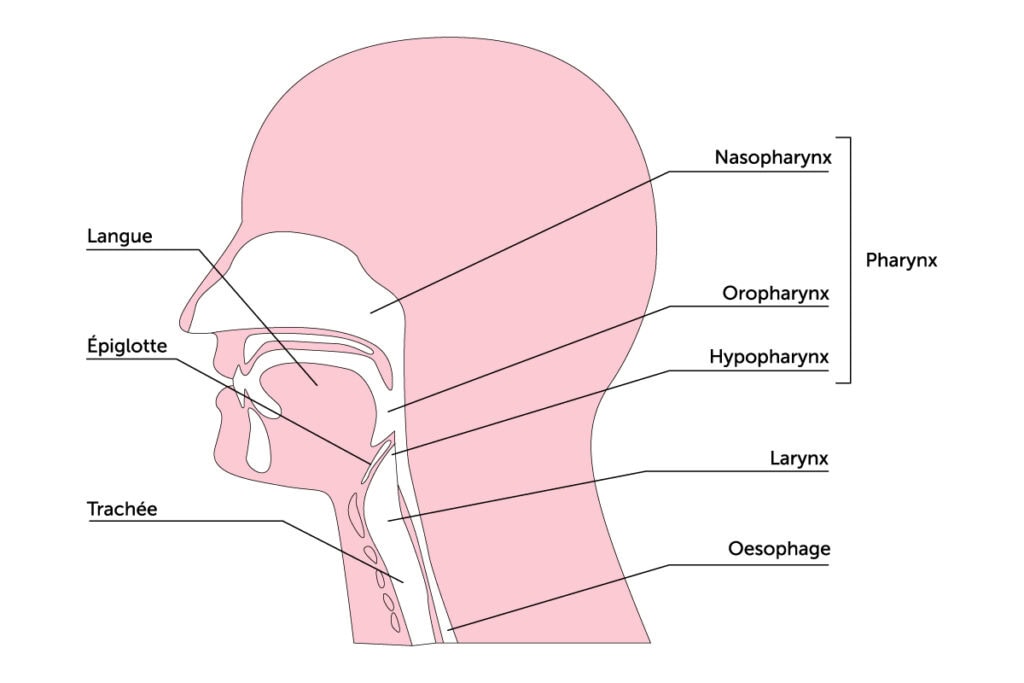
Il s’agit de la partie basse du pharynx, conduit qui relie le nez et la bouche à l’œsophage. L’hypopharynx (aussi appelé laryngopharynx) se situe entre l’oropharynx en haut et la bouche de l’œsophage en bas. « Il constitue une région carrefour entre le larynx, la bouche et les voies respiratoires et digestives basses. C’est dans cette zone qu’a lieu l’aiguillage entre l’air, qui part en avant vers le larynx et les poumons, et les aliments, qui partent en arrière vers l’œsophage », précise le Pr Philippe Céruse, spécialiste des cancers ORL.
Schéma des voies aérodigestives supérieures (VADS)
Quels types de cancer peuvent toucher l’hypopharynx ?
Dans 90 % des cas, ce sont des carcinomes épidermoïdes, tumeurs malignes de la muqueuse qui tapisse l’intérieur de l’hypopharynx. Les 10 % de cas restants correspondent à des tumeurs rares, qui peuvent naître dans des structures lymphoïdes appartenant au système immunitaire (on parle alors de lymphomes), au niveau de glandes salivaires accessoires (adénocarconimes) ou du cartilage de l’hypopharynx (sarcomes).
« Cette zone anatomique comprend beaucoup de tissus lymphatiques et les tumeurs cancéreuses ont tendance à très rapidement se disséminer pour donner des métastases ganglionnaires », rajoute l’expert.
La proximité immédiate entre hypopharynx et larynx, séparés uniquement par une paroi appelée « mur pharyngo-laryngé » explique pourquoi des cancers sont souvent diagnostiqués au niveau des deux zones en même temps. Une tumeur peut prendre naissance au niveau de l’hypopharynx et se développer rapidement vers le larynx, et inversement.
Quels sont les facteurs de risque connus ?
Ils sont communs à beaucoup d’autres cancers des voies aérodigestives supérieures. « Dans l’immense majorité des cas, les cancers de l’hypopharynx sont liés d’abord à l’alcool, puis au tabac. Il peut arriver que des patients n’ayant jamais fumé ni bu développent ce type de tumeurs, dans ce cas nous n’avons pas d’explications », poursuit le Pr Céruse.
Contrairement au cancer de l’oropharynx, aucun lien n’a été observé entre le cancer de l’hypopharynx et les infections à papillomavirus humains (HPV).
» Découvrir tous les facteurs de risque des cancers de la tête et du cou
Fréquence et pronostic vital
Il occupe la quatrième place des cancers des voies aéro-digestives supérieures les plus fréquents, après ceux de l’oropharynx, de la cavité buccale puis du larynx. Les dernières statistiques publiées par Santé Publique France font référence à l’année 2018, avec 1867 nouveaux cas diagnostiqués chez les hommes et 281 chez les femmes. Cette différence s’explique principalement par les facteurs de risque, les hommes étant de plus gros consommateurs de tabac et d’alcool que les femmes. « Son incidence (nombre de nouveaux cas diagnostiqués par an, NDLR) est plutôt en baisse, car on trouve de moins en moins de très gros buveurs », note le Pr Philippe Céruse.
En raison de diagnostics souvent tardifs, ces cancers ne sont généralement pas de très bon pronostic. Le médecin ORL détaille : « Pour des tumeurs de stade 3 ou 4, effectivement, la survie nette à 5 ans est de l’ordre de 20 à 30 % seulement. En revanche, pour les petits stades, 1 ou 2, nous arrivons à 80 % de guérison. » Le Pr Céruse insiste donc sur la nécessité de consulter dès la perception de symptômes anormaux.
« Pour les petits stades, 1 ou 2, nous arrivons à 80 % de guérison »
Quels sont les symptômes d’un cancer du laryngopharynx ?
« Comme il se développe dans une cavité, il peut se passer un certain temps avant qu’il ne donne des signes perçus par le patient et qu’un médecin n’arrive à le voir. » Le signe le plus précoce est la dysphagie : une gêne à la déglutition, une sensation de corps étranger dans la gorge, qui persiste au-delà de 3 semaines.
Cette dysphagie peut s’accompagner :
- d’une odynophagie, qui correspond à une déglutition douloureuse ;
- de l’apparition d’un ganglion gonflé au niveau du cou.
» Si vous souhaitez en savoir plus sur les troubles de la déglutition, découvrez cet article dédié à ce sujet sur notre site
Là encore, des symptômes qui perdurent plusieurs semaines sont des signes qui doivent amener à consulter.
Bien plus tardivement, les tumeurs hypopharyngées peuvent être le siège de saignements et engendrer des crachats sanguinolents. Quand la tumeur prend de l’ampleur, elle peut toucher la fonction du larynx et affecter la voix, avec l’apparition d’une dysphonie (modification du timbre type voix éraillée, rauque, enrouée…).
Il est important de préciser que la plupart des symptômes mentionnés apparaissent généralement à un stade avancé. Le premier signal d’alerte à retenir est le trouble à la déglutition. « Face à la moindre gêne ressentie en avalant, qui dure depuis plus de 3 semaines, il ne faut pas hésiter à consulter son médecin traitant, qui orientera vers un médecin ORL », rappelle le Pr Philippe Céruse.
Comment s’effectue le diagnostic ?
La tumeur est d’abord repérée au moyen d’un fibroscope, un petit tuyau doté d’une caméra destinée à observer les cavités de l’organisme. L’examen s’appelle une « laryngoscopie », où le fibroscope est inséré par la bouche, jusqu’à la zone de jonction entre le pharynx et le larynx.
Le diagnostic est ensuite confirmé au moyen d’une endoscopie réalisée cette fois sous anesthésie générale afin de réaliser des biopsies de la tumeur, puis de l’analyse anatomo-pathologique des cellules prélevées.
Afin de cerner avec précision les contours de la tumeur, son niveau d’infiltration dans les tissus et les éventuelles métastases à distance de l’hypopharynx, un bilan pré-thérapeutique est réalisé. « Il comprend au minimum un scanner du cou et des poumons, complété éventuellement par une IRM et un TEP scanner », précise le chef du service ORL de l’hôpital Croix-Rousse.
Cette évaluation du stade tumoral est essentielle pour proposer les meilleurs traitements possibles, adaptés à chaque patient.
Quels traitements face à une tumeur hypopharyngée ?
Comme pour tout type de cancers, les options thérapeutiques les plus pertinentes sont étudiées au cours d’une réunion de concertation pluridisciplinaire, à laquelle participent plusieurs professionnels de santé spécialisés (oncologue, ORL, radiothérapeute, anatomo-pathologiste…). Le choix se fait en fonction de nombreux critères, tels que le stade de la tumeur, son ampleur, les métastases éventuelles, les tissus touchés, l’état de santé générale, l’âge, etc. Les traitements listés ici sont donc donnés à titre indicatif et peuvent différer selon chaque cas particulier.
Pour les tumeurs de petit stade, il est possible de proposer une chirurgie exclusive non-mutilante, dont la voie d’accès peut se faire par la bouche ou par le cou, ou bien une radiothérapie exclusive. Ces options permettent de ne pas affecter la fonction laryngée, soit la respiration et la parole.
Il peut s’avérer nécessaire d’envisager des traitements un peu plus lourds, selon le stade et la localisation de la tumeur : par exemple une radio-chimiothérapie ou bien une association chirurgie + radio-chimiothérapie.
« Dans le cas de tumeurs à un stade avancé, nous recherchons toujours les options thérapeutiques qui auront le moins d’impact sur la qualité de vie, avec autant que possible des stratégies de conservation d’organe », informe le Pr Céruse. « Par exemple, cela peut être de tenter une chimiothérapie pour réduire la tumeur, et si elle fonctionne bien de poursuivre avec une radiothérapie pour éviter la chirurgie. »
Pour les cas les plus graves, où la tumeur a pris trop d’ampleur, ces stratégies de conservation d’organe ne sont plus envisageables et le traitement consistera en une chirurgie lourde suivie d’une radio-chimiothérapie. Les traitements chirurgicaux destinés à réséquer la tumeur nécessitent parfois de pratiquer une pharyngo-laryngectomie totale, soit d’enlever les parties du pharynx et du larynx touchées. Cette intervention est associée à une reconstruction pharyngée pour que les patients puissent remanger correctement par la suite.
« Le premier signal d’alerte à retenir est le trouble à la déglutition »
Effets secondaires, séquelles et qualité de vie après traitements
Globalement, les effets secondaires aigus des traitements sont les mêmes que pour toute autre localisation de cancer : brûlures liées à une radiothérapie ; nausées, vomissements, perte des cheveux pour une chimiothérapie, etc.
Une radiothérapie au niveau de l’hypopharynx peut aussi provoquer une sécheresse buccale ou xérotomie, en lien avec une atteinte des glandes salivaires qui vont ainsi produire moins de salive (hyposialie voire asialie en cas d’absence totale de salive). Cet effet secondaire a tendance à persister dans le temps, de longs mois après l’arrêt des rayons. Dans certains cas, il est définitif.
La radiothérapie peut aussi provoquer une fibrose des muscles impliqués dans la déglutition, avec pour conséquence une dysphagie plus ou moins marquée. Ici les difficultés à avaler ne sont plus d’origine cancéreuse mais d’origine fonctionnelle. Selon leur intensité, une adaptation de l’alimentation va s’imposer.
Pour les patients ayant dû subir une ablation d’une partie du larynx et du pharynx, les séquelles sont les plus lourds. La reconstruction ne concerne que le pharynx, afin de récupérer la capacité de s’alimenter. Le larynx, quant à lui, ne peut pas être reconstruit. Des techniques de réapprentissage de la voix sont alors proposées aux patients : rééducation de voix œsophagienne ou trachéo-œsophagienne (dans le cas où le patient a aussi subi une trachéotomie).
Les séquelles plus ou moins importantes et leur impact sur la qualité de vie, dépendent fortement de l’ampleur de la tumeur initiale et de la lourdeur des traitements.
Quelle surveillance après la guérison ?
Pour tous les patients, un examen clinique (simplement en consultation ORL) est recommandé :
- tous les 3 mois la première année après l’arrêt des traitements ;
- puis tous les 4 mois la deuxième et la troisième année ;
- puis tous les 6 mois la quatrième et la cinquième année.
En complément, un scanner du cou et du thorax (poumons) est prescrit tous les ans pour surveiller les rechutes.
Au-delà de ces 5 ans de surveillance rapprochée, les patients n’ayant jamais bu ni fumé n’ont plus besoin d’être suivis. « Cette situation reste assez exceptionnelle », reconnaît l’ORL Philippe Céruse. « Les anciens fumeurs et buveurs, qui constituent la grande majorité des cas, sont soumis à une surveillance plus rapprochée en raison du risque d’un second cancer métachrone, qui apparaît parfois des années plus tard à un autre endroit comme le larynx, les poumons, la bouche… » Pour les personnes ayant été exposées aux facteurs de risque tabac et/ou alcool, il est nécessaire de réaliser un examen clinique ainsi qu’un scanner du cou et des poumons toute leur vie, au rythme d’une fois par an.
Propos recueillis par Violaine Badie
POUR ALLER PLUS LOIN :
- En savoir plus sur la dysphonie, un des symptômes des cancers de l’hypopharynx.
- Découvrez les troubles bucco-dentaires en lien avec les cancers de l’hypopharynx (asialie…).
- Choisir son soin de support adapté pour apaiser son quotidien.





